Согласно статистике бронхиальная астма выявляется примерно у 5-10% детей, причем каждые 10 лет этот процент увеличивается. Главной причиной такой печальной тенденции многие специалисты считают ухудшение экологической ситуации в мире, появление большого количества потенциальных аллергенов. Подтверждается это тем, что в развитых странах количество астматиков намного выше, чем в регионах, где технический прогресс охватил не так много сфер. Чаще всего у детей заболевание диагностируется в дошкольном возрасте, а первые тревожные признаки могут обнаружиться еще до года.
Содержание:
-
Причины развития заболевания
Виды заболевания
Симптомы астмы
Диагностика
Лечение астмы
Лекарственные препараты
-
Симптоматические средства
Базисная терапия
Общие рекомендации
Причины развития заболевания
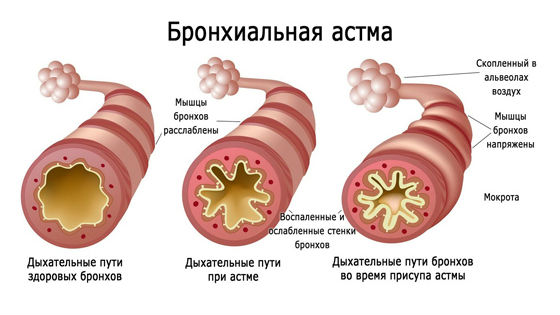
Бронхиальная астма – хроническое заболевание, в основе которого лежит воспаление слизистой оболочки бронхов и бронхиальная гиперреактивность, или по-другому повышенная раздражимость. Течение болезни характеризуется наличием специфических приступов бронхиальной обструкции, возникающих в ответ на какой-либо раздражитель. В момент приступа происходит сужение просвета бронхов различного диаметра: как крупных, так и мелких.
К группе риска по развитию бронхиальной астмы относятся дети, у которых:
-
имеются аллергические заболевания (атопический дерматит, поллиноз, пищевая аллергия) или наследственная предрасположенность к аллергии;
родители или другие ближайшие родственники болеют бронхиальной астмой;
имеется постоянный контакт с табачным дымом (курящие родители, курение матери в период беременности);
отмечались эпизоды обструкции бронхов без температуры, не являющиеся следствием инфекционных болезней;
место проживания находится в экологически загрязненной зоне, рядом с крупными предприятиями или заводами, где воздух пропитан токсичными выбросами;
избыточная масса тела, сопровождающаяся более высоким положением диафрагмы и затрудненной вентиляцией легких;
часто бывают ОРВИ, дающие осложнения на бронхи, в анамнезе присутствует более трех обструктивных эпизодов за год.
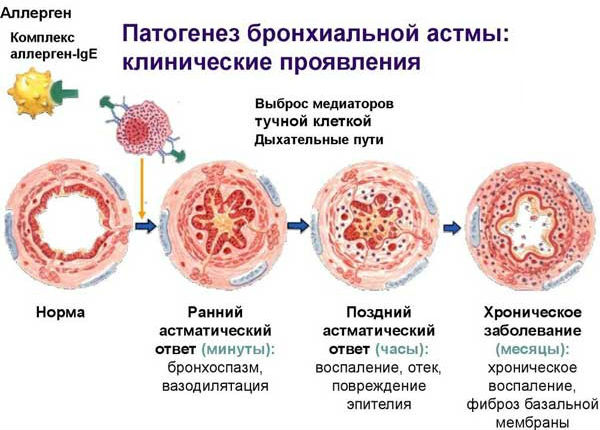
Механизм развития астмы заключается в утолщении мышечного слоя и деформации стенок бронхов, затрудненной эвакуации слизи, нарушении циркуляции воздуха. Увеличивается количество клеток, продуцирующих слизь, причем вырабатываемая слизь имеет вязкую консистенцию, уменьшается число ворсинок, участвующих в ее выведении.
Виды заболевания
В зависимости от причины различают два основных вида бронхиальной астмы.
Атопическая. Возникает вследствие аллергических реакций, именно этот вид в большинстве случаев выявляется у детей.
Инфекционно-аллергическая. Развивается вследствие хронических инфекций дыхательных путей (хронический бронхит), у детей бывает редко.
По степени тяжести течения различают следующие виды бронхиальной астмы:
Легкая. Приступы возникают редко (реже 1 раза в месяц), спонтанно, быстро купируются приемом бронхолитиков, физическая нагрузка переносится нормально или с небольшими нарушениями.
Среднетяжелая. Периодичность приступов астмы составляет раз в неделю, купируются бронхолитиками, симптомы заболевания регулярно проявляются ночью, физические нагрузки переносятся проблематично.
Тяжелая. Приступы возникают по несколько раз в неделю, имеют затяжной характер, купируются бронхолитиками и гормональными препаратами, переносимость физических нагрузок резко снижается.
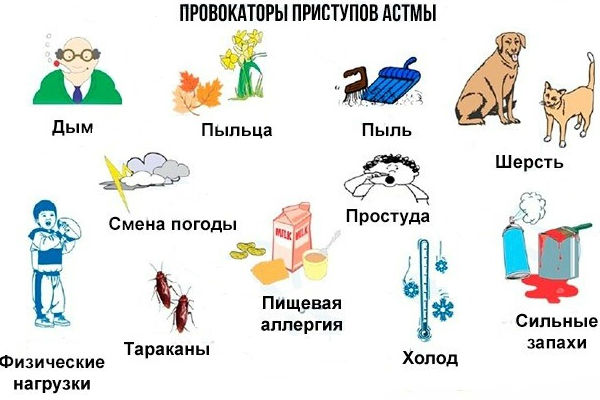
К раздражающим факторам, способным вызвать приступ астмы, относятся:
-
выхлопные газы;
табачный дым;
вирусные и бактериальные инфекции;
холодный или пересушенный воздух;
парфюмы с резким и интенсивным запахом;
занятия спортом, физические нагрузки;
средства бытовой химии;
нервный стресс, эмоциональное потрясение.
Приступы атопической бронхиальной астмы чаще всего возникают у детей после контакта с ингаляционными аллергенами, к которым относятся домашняя и библиотечная пыль, шерсть и частички кожи домашних животных, споры плесени, пыльца растений. Отмечаются случаи развития бронхиальной астмы и на фоне пищевой аллергии, их частота составляет около 5%. Спровоцировать ее могут аллергены, содержащиеся в орехах, меде, шоколаде, молоке, рыбе и других продуктах. Также причиной астмы может стать длительный прием антибиотиков, витаминных комплексов, аспирина.
Симптомы астмы
Симптомы бронхиальной астмы у детей могут быть различными. Даже у одного и того же ребенка она часто проявляется по-разному в определенном возрасте. Заподозрить заболевание можно по следующим клиническим признакам:
-
сухой кашель, возникающий во время активных игр, физических нагрузок, смеха, плача, по ночам и после пробуждения утром;
хронический кашель;
периодическое учащение дыхания;
пассивность в играх;
жалобы ребенка на боль и чувство сдавливания в груди, нехватку воздуха;
затрудненное дыхание, сопровождающееся одышкой, свистом и хрипами;
общая слабость, усталость, пассивность в играх.
Характерным симптомом бронхиальной астмы является периодическое возникновение приступов обструкции бронхов. Их проявление должен знать каждый родитель и близкие ребенка, страдающего данной патологией, чтобы своевременно оказать необходимую помощь. Приступ астмы проявляется в виде:
-
внезапного непродуктивного кашля, удушья;
невозможности разговаривать;
учащения дыхания (более 20 вдохов за минуту), оно становится поверхностным и неровным (короткий вдох, затрудненный выдох);
болезненности и вздутия грудной клетки, ощущение дрожания на выдохе при прикладывании к ней руки;
хрипа и свиста в момент выдоха;
принятия вынужденного, максимально комфортного для облегчения дыхания положения (ребенок сутулится, занимает сидячее положение, упирает руки о твердую поверхность перед собой, широко расставляет локти);
побледнения кожи, в тяжелых случаях посинения носогубного треугольника.
Перед началом приступа бронхиальной астмы возникает так называемый период предвестников, который может длиться от нескольких минут до нескольких дней. Он проявляется в виде нарушения сна, беспокойства, заложенности носа, головной боли, сухого кашля, зуда кожных покровов и слизистой глаз. После окончания приступа дети ощущают слабость, сонливость, заторможенность, отмечается замедление пульса и снижение артериального давления.
Если приступ бронхиальной обструкции длится более 6 часов, то говорят о развитии астматического статуса. Это тяжелое осложнение астмы, характеризующееся отсутствием чувствительности к препаратам, применяемым для купирования обструкции бронхов. Астматический статус представляет серьезную угрозу для жизни вследствие выраженного отека бронхиол, накопления густой мокроты и прогрессирующего нарушения бронхиальной проходимости. Такое состояние требует срочной госпитализации и экстренной интенсивной терапии.
Диагностика
При подозрении на развитие бронхиальной астмы у ребенка родители должны обследовать его у пульмонолога. Диагностика болезни у маленьких пациентов представляет трудности, что связано со схожестью ее симптомов с обычной простудой, бронхитом и ОРВИ, а также неспособностью детей корректно описать свои ощущения и жалобы. Основным отличием астмы от ОРВИ является отсутствие повышения температуры тела и периодическое повторение приступов.
У маленьких детей ввиду того, что бронхи достаточно узкие, на фоне вирусных инфекций могут отмечаться эпизоды обструкции бронхов, вызванные воспалением слизистой и увеличенной продукцией вязкой слизи, однако это не свидетельствует о наличии бронхиальной астмы. В этом случае по мере взросления диаметр бронхов у детей увеличивается, и обструктивные бронхиты больше не возникают, в то время как при астме приступы постоянно повторяются.
Для уточнения диагноза детям кроме анализа истории болезни и жалоб при подозрении на бронхиальную астму назначают пройти ряд обследований, среди которых:
-
прослушивание легких и сердца;
общий анализ крови, мочи;
анализ отделяемой мокроты;
исследование газового состава крови;
рентгенография области грудной клетки;
спирометрия (проводится только детям старше 5 лет) до и после физической нагрузки, с применением бронхолитиков;
динамический контроль функции внешнего дыхания при помощи пикфлоуметра (утром и вечером в течение 2-3 недель);
кожные аллергические тесты, определение IgE.
Главным симптомом бронхиальной астмы, позволяющим проводить дифференциальную диагностику, в отличие от других воспалительных заболеваний дыхательных путей, является длительный затрудненный выдох, сопровождающийся характерным свистом.
Лечение астмы
Лечение бронхиальной астмы у детей проводится комплексно с учетом степени тяжести и вида. Если заболевание вызвано аллергией, то главный принцип заключается в выявлении возбудителя аллергии и принятии мер по исключению контактов с ним. Также лечение включает ограничение влияния факторов, способных спровоцировать приступ, и прием препаратов для его купирования и профилактики. Тип препарата и его дозировка назначается исключительно врачом исходя из возраста пациента и степени тяжести астмы.
К сожалению, на данный момент препаратов для полного избавления от бронхиальной астмы нет, но, тем не менее, почти у половины детей, она со временем по мере взросления проходит самостоятельно.
В настоящее время разработаны и успешно применяются на практике специальные медицинские протоколы по терапии астмы. Они включают список лекарств и способ их применения для поддерживающей терапии у разных категорий пациентов. Правильно организованное квалифицированное лечение астмы позволяет существенно облегчить жизнь ребенка, свести к минимуму количество приступов бронхиальной обструкции, дать ему возможность заниматься спортом и вести полноценный образ жизни.
Лекарственные препараты
Назначаемые при бронхиальной астме препараты делятся на две группы: базисные и симптоматические.
Симптоматические средства
Симптоматические средства при астме предназначены для быстрого снятия бронхоспазма и облегчения прохождения воздуха через дыхательные пути. Применяют их только во время приступов в качестве неотложной помощи. К ним относятся лекарственные средства из группы β2-адреномиметиков, обладающие выраженным и быстрым бронхорасширяющим действием.
Выпускаются они в форме аэрозолей или растворов для ингаляций. Аэрозоли предназначены для детей старше 6 лет, которые способны правильно и своевременно сделать вдох при нажатии на флакон. Для младших детей, страдающих астмой, предпочтительнее ингаляционное введение препарата через небулайзер или спейсер. Спейсер представляет собой специальную камеру, куда сначала поступает лекарство из аэрозоля, и только потом вдыхается ребенком.
Детям для купирования приступов бронхиальной астмы врач может назначить препараты, содержащие:
-
сальбутамол (вентолин, сальбутамол, саламол эко, саламол эко легкое дыхание), разрешены с 1.5-2 лет;
фенотерол (беротек, беротек Н), противопоказаны до 4 лет;
формотерол (оксис турбухалер, форадил), разрешен с 6 лет.
В основном для детей применяют препараты короткого действия с действующим веществом сальбутамолом.
Во время приступа астмы в первую очередь ребенку следует дать лекарство. Для облегчения состояния нужно посадить малыша на стул и наклонить корпус вперед, уперев локти о колени. Важно обеспечить приток свежего, но не холодного воздуха. Родителям следует сохранять спокойствие и отвлекать внимание ребенка, чтобы он не испугался происходящего с ним, так как паника может еще больше усугубить состояние.
Для оценки того, насколько помогло лекарство от астмы, рекомендуется использовать пикфлоуметр – специальный прибор, позволяющий измерять скорость выдыхаемого воздуха. Провести измерение следует до и через 10 минут после вдыхания лекарства. Показатели должны увеличиться минимум на 10-15%.
Если принятые рекомендованные врачом меры по купированию приступа бронхиальной астмы оказались неэффективными, следует вызвать скорую помощь.
Базисная терапия
Базисная терапия астмы основана на приеме лекарственных средств, снимающих воспаление и нейтрализующих действие аллергена на организм. Их используют курсами в течение длительного времени с целью профилактики приступов и контроля болезни. Мгновенного действия, в отличие от симптоматических препаратов, они не оказывают, для развития терапевтического эффекта необходим их постоянный прием в течение 2-3 недель.
Из противовоспалительных противоастматических препаратов могут быть назначены:
Стабилизаторы мембран тучных клеток (кромоглициевая кислота, недокромил). Используются ингаляционно, разрешены детям с 2 лет. Оказывают местное действие, предотвращают высвобождение гистамина, купируют возникновение бронхоспазма в ответ на вдыхаемый антиген, холодный воздух или физическую нагрузку. При длительном приеме снижают гиперреактивность бронхов, частоту и длительность приступов астмы.
Ингаляционные глюкокортикоиды (беклометазон, флунизолид, будесонид, флутиказон). Назначают с 4 лет при тяжелой форме бронхиальной астмы или неэффективности стабилизаторов мембран тучных клеток при среднетяжелой форме. Оказывают выраженное противовоспалительное и противоаллергическое действие, системные эффекты и связанные с ними побочные действия гормонов при этом практически отсутствуют.
Иногда для лечения астмы у детей применяют и комбинированные препараты, содержащие несколько действующих веществ.
Для борьбы с аллергией детям старше 5 лет под контролем аллерголога проводят аллреген-специфическую иммунотерапию, основанную на преодолении аллергической реакции. Для этого в стадии ремиссии астмы в организм ребенка парентерально, перорально или сублингвально начинает вводиться выявленный аллерген в постепенно возрастающих дозировках. Такая терапия довольно длительна, но приводит к снижению чувствительности организма к аллергену и уменьшению частоты обострений.
Применение обычных антигистаминных препаратов при лечении бронхиальной астмы в большинстве случаев оказывается неэффективным.
Общие рекомендации
В доме, где имеется больной астмой ребенок, следует обеспечить здоровую воздушную среду и минимизировать контакт с аллергенами. Необходимо:
-
убрать все потенциальные источники накопления домашней пыли (ковры, книги, мягкие игрушки, мягкую мебель, диванные подушки);
часто проводить влажную уборку;
регулярно использовать при уборке пылесос;
производить своевременную чистку матраса, одеял, подушек;
не заводить домашних животных;
заменить перьевые и пуховые подушки и одеяла на изделия с синтетическими наполнителями;
избавиться от комнатных растений.
Также большое значение имеет и психологический климат, так как нервные стрессы могут спровоцировать приступ.
При бронхиальной астме родителям следует чаще гулять с детьми на воздухе, закалять их для укрепления организма. Если ребенок хочет заниматься спортом, следует обсудить это с врачом и перед тренировками принимать препараты для профилактики приступа. При правильном подходе физические нагрузки оказывают благоприятное влияние на течение заболевания, способствуют повышению самоуверенности.
При выходе из дома следует проверить, чтобы у ребенка всегда были с собой средства для купирования бронхоспазма при астме. Если ребенок посещает школу или сад, нужно обязательно сообщить о проблеме воспитателю или классному руководителю и рассказать, как помочь ребенку при внезапном приступе.
При бронхиальной астме совместно с родителями для детей будет полезно посещение специализированной школы, где проводится обучение жизни с данным заболеванием, рассказывается о мерах профилактики приступов и правилах оказания помощи, если они случились, даются рекомендации по питанию, физической активности.
Видео: Педиатр Комаровский Е. О. о бронхиальной астме
Источник:


